肺动脉爆裂综合征--咯血窒息的定时炸弹
咯血是指喉部以下呼吸道或肺组织出血,经口咳出。咯血在临床上十分常见,临床表现可能是痰中带血或少量咯血,也可能是中量咯血甚至大量咯血。24 h 内咯血大于 500 mL(或 1 次咯血量 100 mL 以上)为大量咯血,100~500 mL 为中等量咯血,小于 100 mL 为小量咯血。以往均以咯血量作为分度标准,难免会造成一种固有的认知障碍:痰中带血或少量咯血就意味看病情较轻;中量咯血或大量咯血就预示着病情严重。然而临床上越来越多的咯血病例,让我们逐渐认识到这种分类的局限性。大咯血固然提示病情危重,少量咯血或痰中带血却常常被我们忽视。然而后者同样可能是严重疾病的早期信号。而恰恰在这些被我们认为是低风险的咯血患者中,容易发生因咯血引起室息死亡的“意外事件”。
在这些所谓的“意外事件”发生之前,其实存在一些蛛丝马迹。肺动脉爆裂综合征(Pulmonary Arterial Blowout Syndrome, PABS)就是其中重要的一种。进展期肺癌导致的中央型肺动脉破裂,可瞬间导致窒息和休克,特称为肺动脉爆裂综合征。主要分为以下三种不同的类型:第一种是假性动脉瘤起源于中央型肺动脉(Central type of Pulmonary Artery, CPA);第二种是中央型肺动脉直接暴露于肿瘤空洞内;第三种是中央型肺动脉被肿瘤进行性坏死及小空洞包绕。如下图所示:
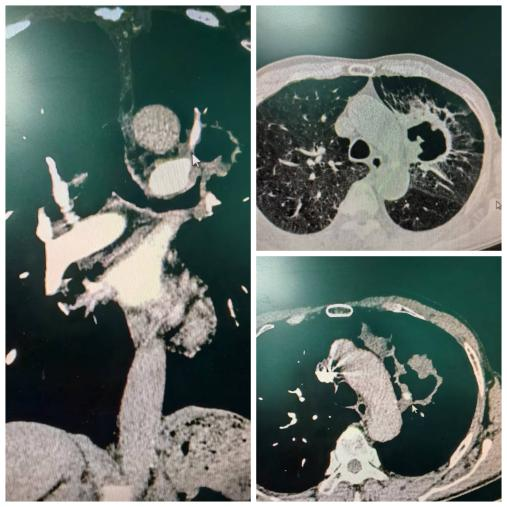
图2.增强CT示中央型肺癌伴空洞形成
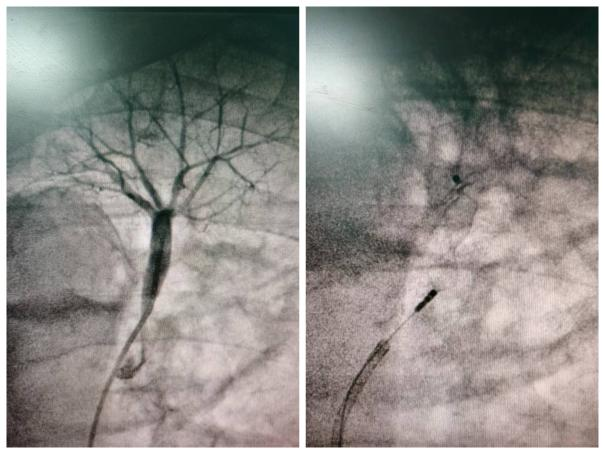
图3.肺动脉造影图及血管塞栓塞肺动脉分支
其中第一种类型风险最高,因为假性动脉瘤是动脉管壁破裂后,血液从破口流出并被周围的软组织包裹,形成一个与动脉腔相通的搏动性血肿。其并没有正常的血管壁结构,质地更加脆弱,也更容易破裂出血。
临床上中央型肺癌伴咯血的病例十分常见。在肺癌的全身静脉化疗、放疗,或者靶向治疗、免疫治疗过程中,短期内出现病灶内肿瘤细胞大量坏死的病例也并不罕见。当胸部CT显示病灶内大片低密度影,提示肿瘤坏死明显的时候,我们可能还在为疗效显著而高兴。然而可能随之而来的就是病灶内空洞的形成和肺动脉的裸露,以及突然有一天患者在毫无征兆的情况下突发大咯血室息而亡。
当胸部CT发现肺部空洞性病变时,需要及时完善胸部增强CT检查,或者肺动脉CTA检查。评估空洞壁周围血管的情况显得至关重要,有助于及时发现肿瘤空洞内裸露的肺动脉。提前通过肺血管介入手段,采取弹簧圈或血管塞栓塞病灶内的责任血管,能够显著降低大咯血引起窒息的风险。
参考文献:
1. Ma X, Xu X, Zhang L, et al. Pulmonary arterial blowout syndrome as a serious adverse event in patients with advanced lung cancer: a 12-year retrospective study. Eur Radiol. Published online August 30, 2025. doi:10.1007/s00330-025-11968-5
2. 北京医师协会呼吸内科专科医师分会咯血诊治专家共识编写组. 咯血诊治专家共识[J]. 中国呼吸与危重监护杂志,2020,19(1):1-11. DOI:10.7507/1671-6205.201911006.